CENDHY - COVID-19 vaccine: not a sprint

The World Health Organization reported in the first days of May that to date more than 100 candidate vaccines against the new coronavirus responsible for the most severe pandemic in recent decades, of which 7 or 8 are the most promising since they are the ones that probably deliver the best results in terms of their ability to generate immunity in a preventive manner.
But “creating” a vaccine is not as easy or quick as saying, and there are reasons why. Historically, the development of vaccines has taken many years, for example, for typhoid fever, a disease that reached relevance in the 19th century, it was not until 105 years after the causative agent was identified that it was possible to develop the vaccine capable of combating the illness. For measles the process took more than 40 years and for VIH ―Human immunodeficiency virus― has not been successful for 37 years.
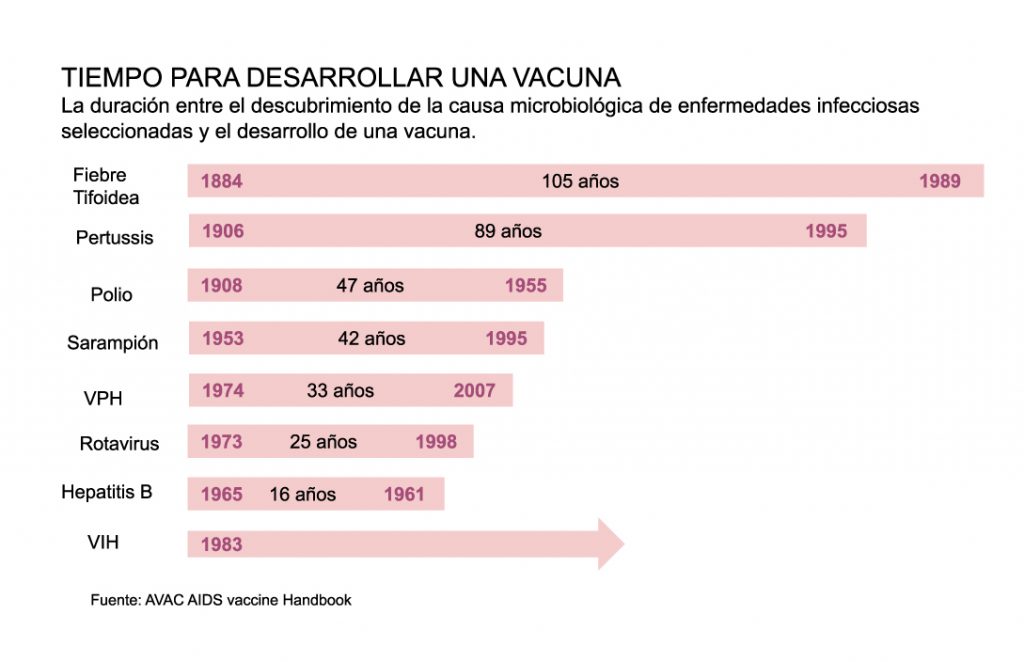
The mumps vaccine, considered ―for now― as the fastest in history, took 4 years from the collection of biological samples to approval and licensing in 1967. This disease is caused by a paramyxovirus type virus of which only knows a serotype, a fact that facilitated the speed of the process. However, everything indicates that the vaccine for COVID-19 will arrive to remove the throne from the vaccine for mumps within the next few months.
 The Chilean experience
The Chilean experience
In our country, the vaccine against respiratory syncytial virus in which the research team of Dr. Alexis Kalergis, director of the Millennium Institute of Immunology and Immunotherapy (IMII) of the Pontifical Catholic University, is working, began this effort last year. 2004 and the culmination of this process is expected shortly.
Sin embargo, el equipo del Dr. Kalergis es uno de los muchos laboratorios que ha redirigido su trabajo al desarrollo de una vacuna para COVID-19. La vacuna en desarrollo por este grupo consiste en utilizar antígenos o fragmentos de antígenos del coronavirus, una estrategia que escogieron por su capacidad de inducir una respuesta inmune favorable para la eliminación del virus en ausencia de inflamación excesiva.
The use of SARS-CoV-2 antigens, which correspond to molecules -generally proteins on the outside of viruses- that are specifically recognized by the host's immune system and trigger defense, is an equivalent strategy to the one already implemented this research group in the successful development of the respiratory syncytial virus vaccine.
According to Dr. Kalergis, the Chilean vaccine could be available for large-scale production within a minimum period of 2 years, only if the conditions are met in the best possible scenario. They recently received a financial contribution from the Copec-UC Foundation to continue with the vaccine trials, which undoubtedly means facilitating the process. However, the researcher is sensible to emphasize that “these processes take time and require a series of preclinical and clinical studies that must comply with quite strict regulations”, Referring to the start of human tests that is estimated for the year 2021.
Normal times against the urgency of the pandemic
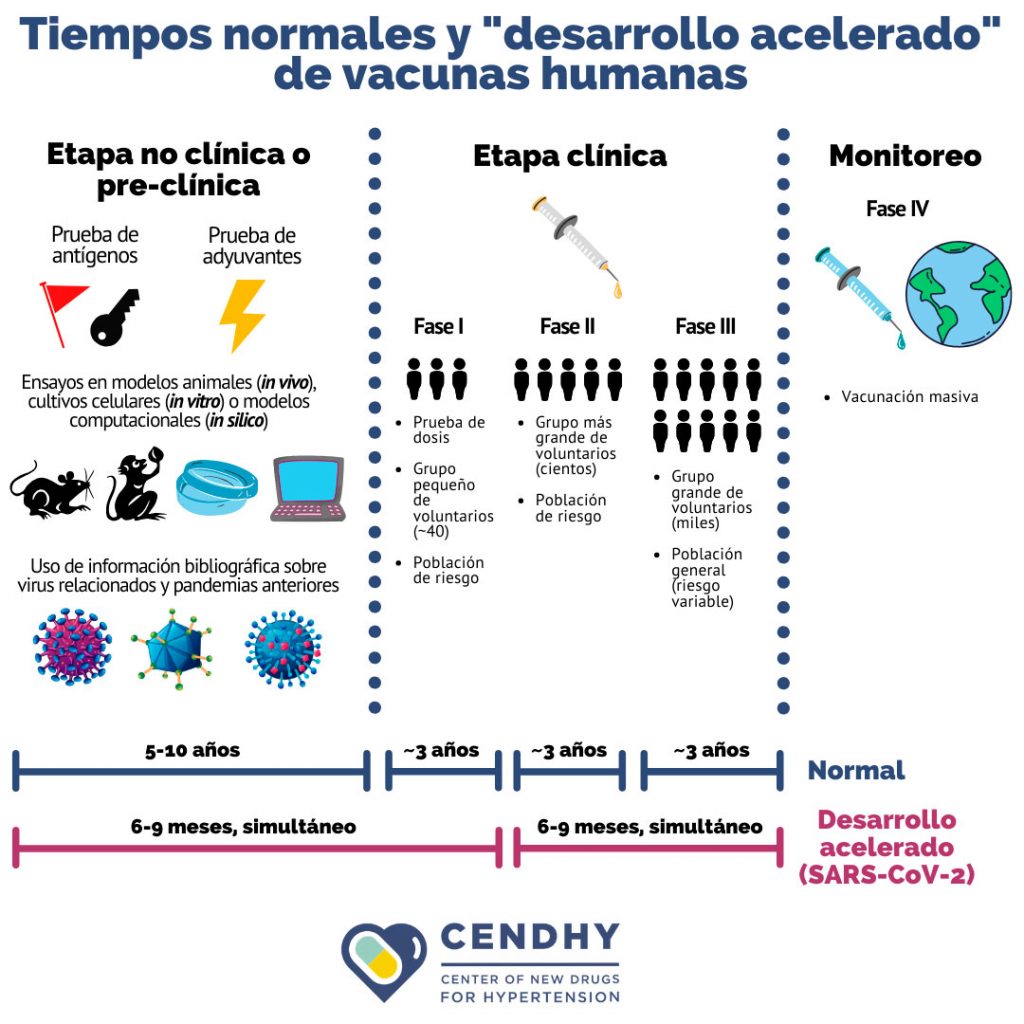
Currently, the development of vaccines continues to be a long, complex and linear process that takes an average of 10 to 15 years, but in this case, for COVID-19 the normal deadlines have been modified and what has been called a “development accelerated ”, where research and regulatory process times are shortened, as well as accelerating and even overlapping the experimental stages of clinical and preclinical trials. This adaptation does not mean that the safety or quality of the final product is reduced.
A la par de los esfuerzos por contener lo mejor posible la propagación del virus, como las medidas sanitarias y de confinamiento, cientos ―sino miles― de equipos de investigación científica en el mundo están enfocados en encontrar una vacuna para enfrentar la pandemia e inmunizar a la población. A pesar de que la esperanza de la ciudadanía recae en una vacuna para COVID-19, los investigadores e investigadoras tienen claridad de que el desarrollo de una vacuna no es una carrera de velocidad, sino una verdadera pirámide humana que requiere la cooperación y el compromiso de numerosos actores, y que es igualmente importante ser capaces de garantizar tanto la eficacia como la seguridad de un elemento de prevención tan esperado como esta vacuna.
The urgency for a prompt solution
At the beginning of June 6 million confirmed positive cases for this coronavirus were registered in the world, and more than 371,000 deaths have been reported, reflecting the severity of the new pandemic that we have faced since the first reported case in China's Wuhan region in December 2019.
The disease caused by the new coronavirus, called SARS-CoV-2, is called COVID-19 and produces flu-like symptoms: fever, dry cough, shortness of breath, muscle pain and fatigue. In severe cases, it can cause pneumonia, acute respiratory distress syndrome, even sepsis - an exacerbated response to an infection - and septic shock, which leads to death in some patients.
Why a vaccine?
First it is necessary to answer another question: how does a vaccine work? And to clarify this question, first we must address certain points related to the human immune system, the defense system of our body, which is made up of specialized cells and various organs in our body.
The goal of vaccination is clear: prevention. A vaccine simulates an infection but does not trigger the disease, what it does generate in the body is the onset of the immune response, that is why it refers to vaccination as part of the state programs immunization of the population. The human immune system acts in coordination through innate and adaptive responses, and vaccination targets the adaptive immune system, which "learns" to recognize unknown invading pathogens, such as SARS-CoV-2, in order to prepare the organism for a new infection event by the same pathogen.
It is important to understand that a vaccine does not provide the individual who receives it with shields to protect against disease, nor is it a remedy to alleviate disease. The way in which a vaccine provides protection is that it encourages the body to generate - with its own raw material - its specific defenses for that infectious agent.
The route of the coronavirus in the human body
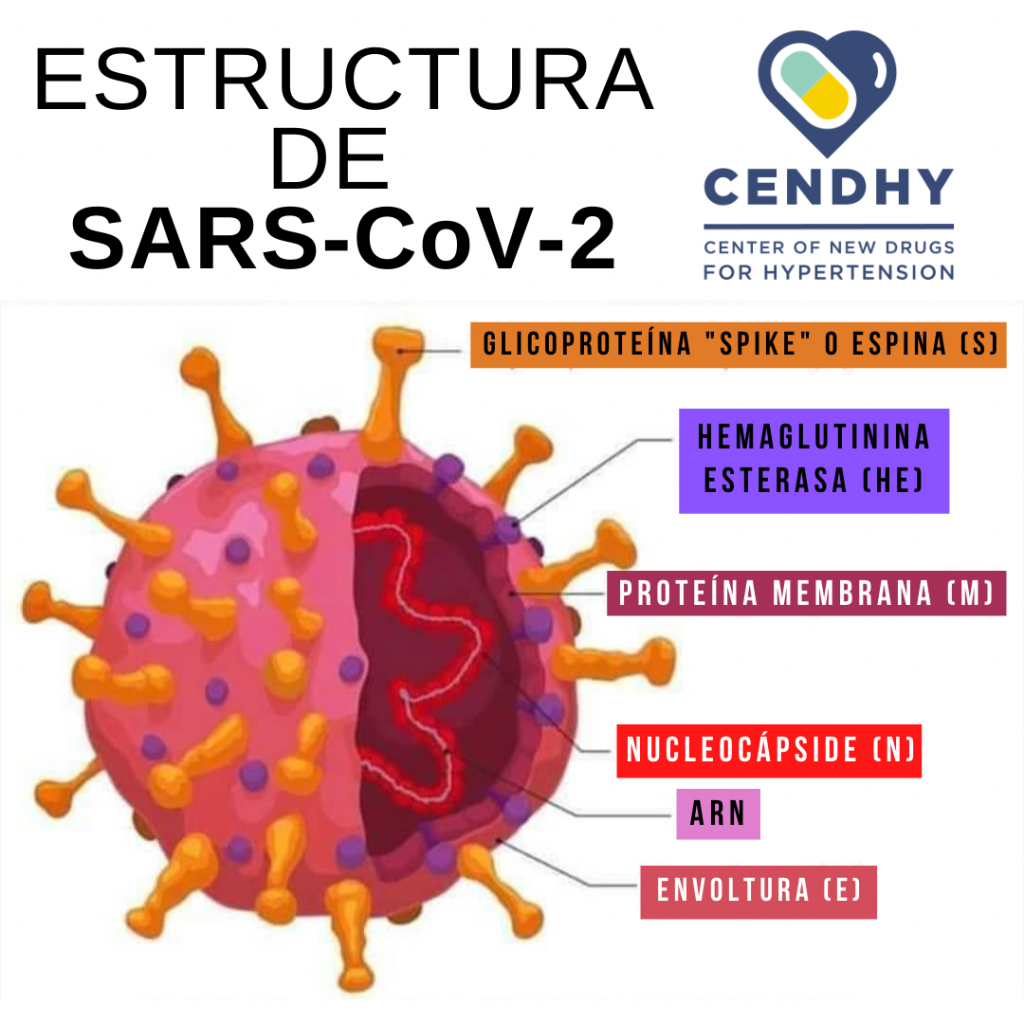
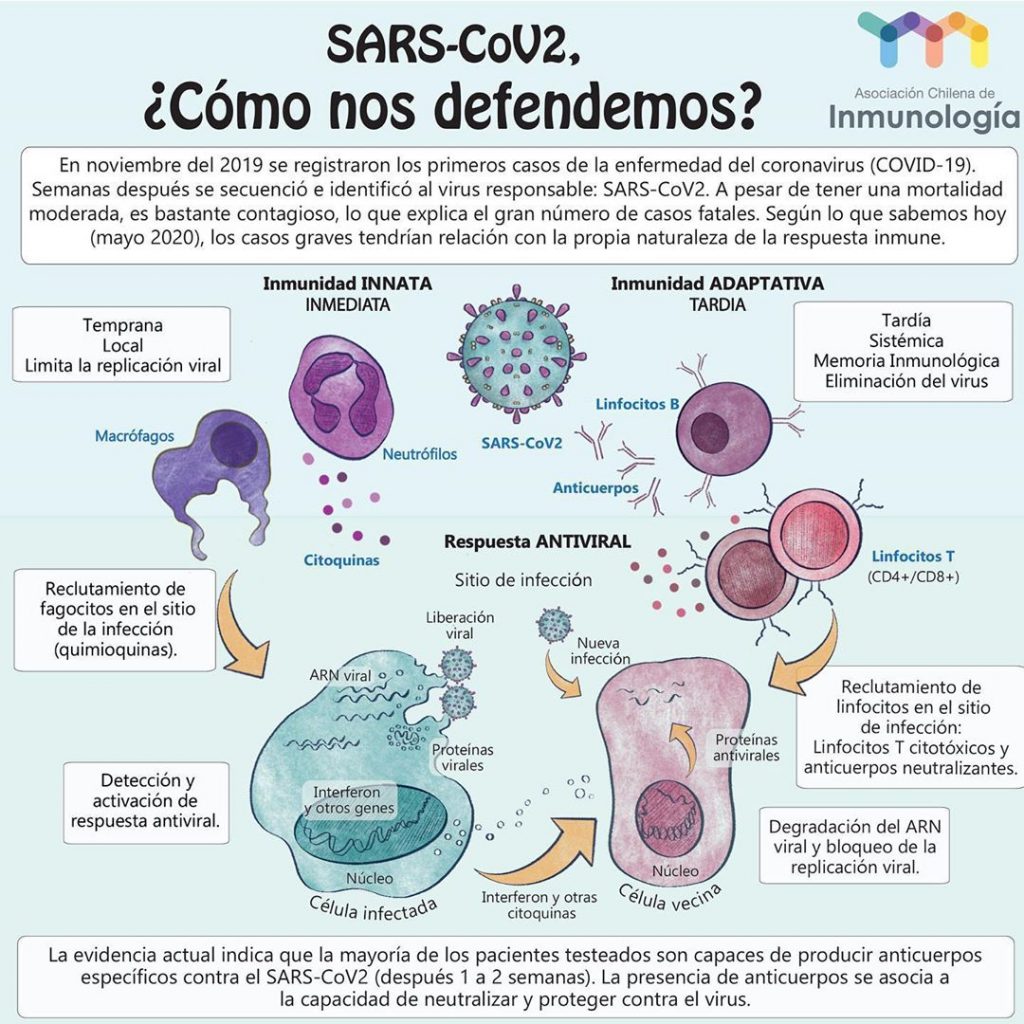
Faced with exposure to the new coronavirus, nuestro cuerpo no lo logra identificar y “lo deja pasar” libremente a través de diversas vías de entrada: nariz, boca, piel y cualquier epitelio con mucosas que se oriente al exterior. SARS-CoV-2 es un virus cuyo material genético es una hebra individual de ácido ribonucleico (ARN) que, a diferencia de lo que ocurre en células humanas, no se encuentra protegido dentro de un compartimento cerrado como es el núcleo celular. Otra diferencia fundamental es que el material genético del ser humano es una hebra doble de ácido desoxirribonucleico (ADN). A pesar de esta aparente incompatibilidad, este coronavirus es capaz de irrumpir en nuestras células, en los núcleos de nuestras células, en nuestro material genético (ADN) y causar grandes daños.
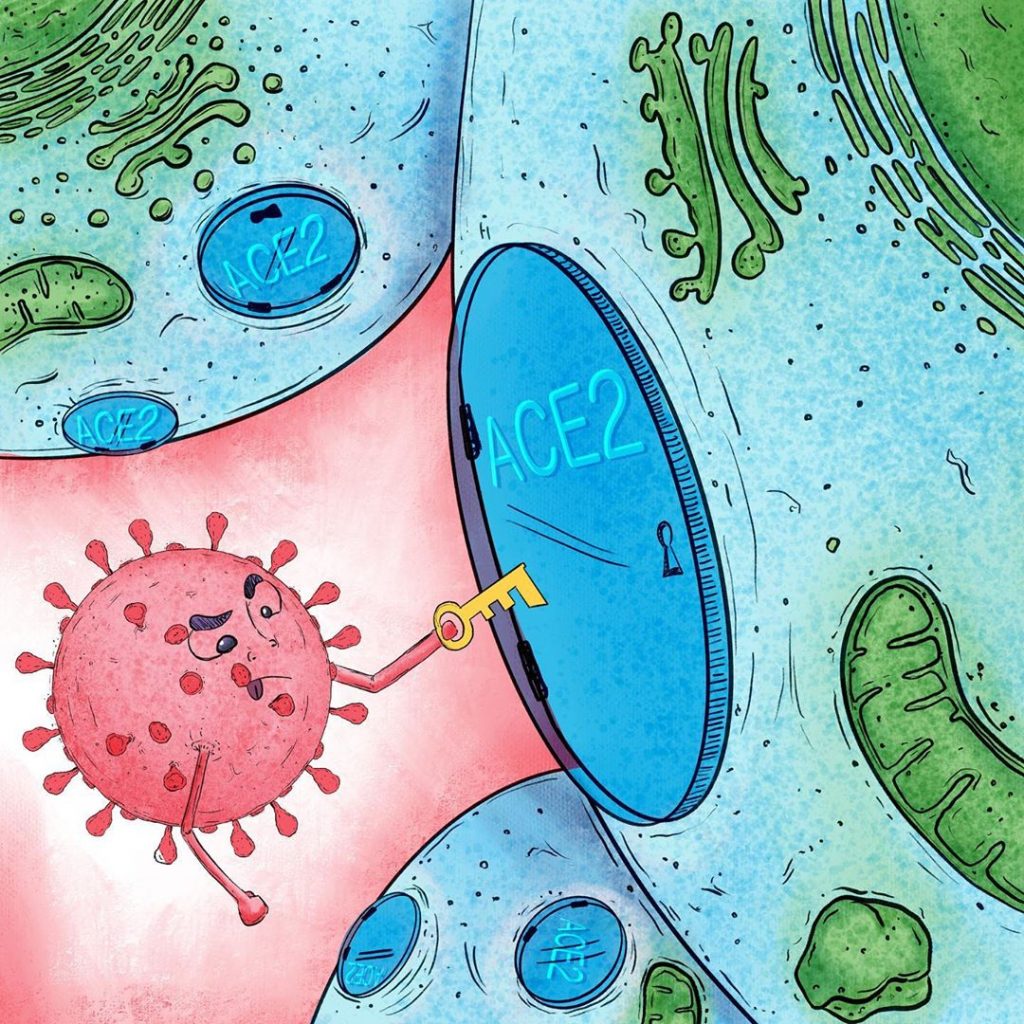
Although the RNA of this virus is not found within a nucleus, the coronavirus has an outer boundary known as an envelope, composed mainly of lipids and proteins. Particularly important are the ―at this point― famous spike or “spine” protein, and the M protein, both facing outward. These two proteins are mainly responsible for the entry of SARS-CoV-2 into the circulation, since the virus binds to Angiotensin Converting Enzyme II (ACE2) on the surface of human cells in numerous organs of the body, such as lungs, kidneys and heart, and enters without much trouble.
This process of recognition, binding and anchoring of ligands with their receptors is frequently described by means of the “key and lock model” (“Lock and key”), Where the key is one of the virus proteins, in this case the spine protein, and the lock is the surface protein, the ACE2 receptor, which allows access to cells.
Una vez dentro de una célula humana, el coronavirus toma control de todas las herramientas disponibles y comienza a producir más partículas virales, clones de sí mismo, y a infectar tanto células cercanas como distantes. Se da inicio a la respuesta inmune cuando un tipo especializado de células, las Células Presentadoras de Antígenos (APC por sus siglas en inglés “Antigen Presenting Cells”), envuelven al virus y exponen en su propia superficie algunos fragmentos importantes de este para “llamar la atención” de otras células del sistema inmune y de esta manera activarlas, por eso se dice que las “presentan”.
Estas células a las que “llaman” las APC son las “células T colaboradoras”, que a su vez permiten que se dé inicio a otras ramas de la respuesta inmune: las células B o linfocitos B producen anticuerpos que evitan que el virus infecte a más células humanas, así como también “marcan” al virus para que sea reconocido como objetivo de destrucción. Gracias a esta marca, las “células T citotóxicas” identifican a las células infectadas por el virus y las eliminan, de ahí su nombre: “tóxicas para las células”. Así es, de manera simplificada, es cómo se lleva a cabo la respuesta inmunitaria frente a un agente infeccioso nuevo o desconocido.
Vaccination and immune memory
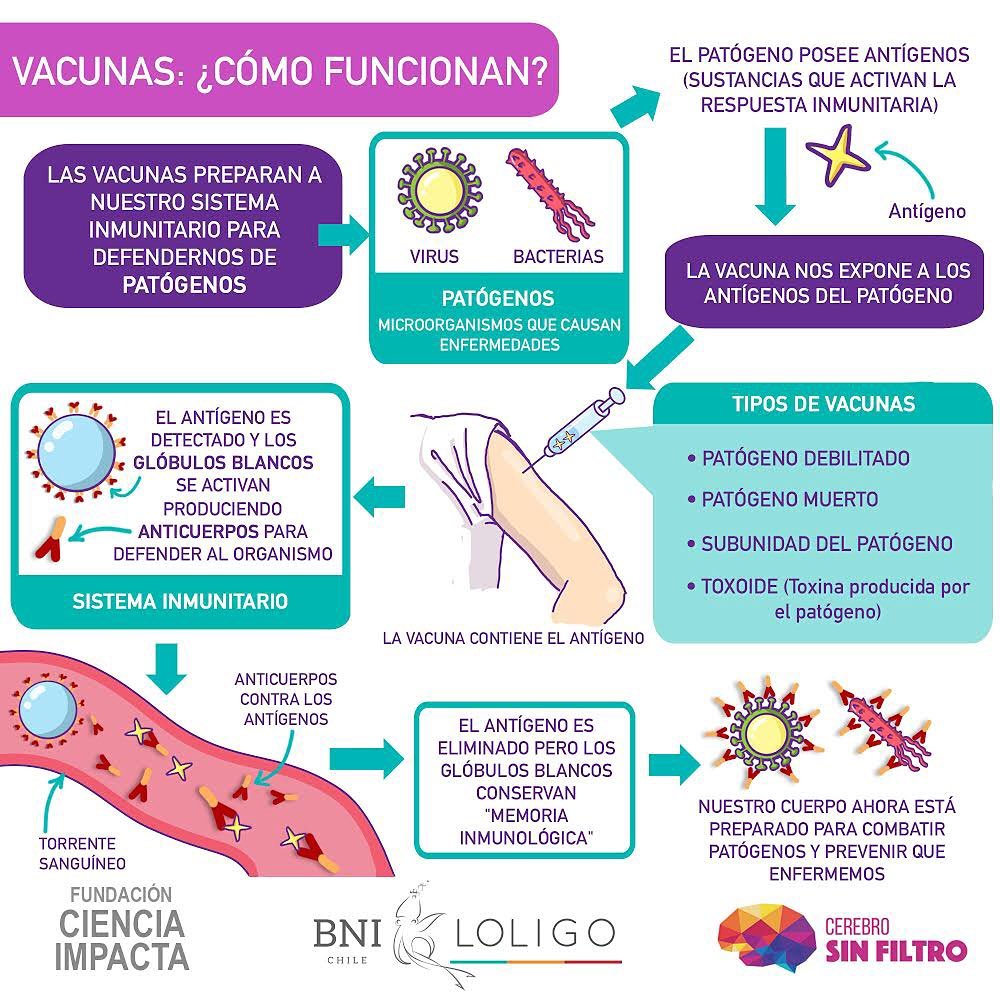
La vacunación imita una infección ya que emplea estos elementos importantes del virus, que mencionamos anteriormente, que “llaman la atención” de células del sistema inmune, las activan y estas desencadenan el inicio de la respuesta inmunitaria. La diferencia fundamental es que esta imitación es de forma controlada y no genera la enfermedad, sin embargo, una vez que la imitación de la infección “desaparece”, el cuerpo se queda con una reserva de linfocitos de memoria que “recordarán” cómo combatir la enfermedad en el caso eventual de que en el futuro se vuelva a encontrar con el mismo agente infeccioso, lo que se conoce como memoria inmunológica. Esta memoria es específica y puede durar varios años, se reactiva cada vez que el organismo se ve nuevamente enfrentado al mismo patógeno.
Vaccine development: "not so easy, not so fast"
Para desarrollar una vacuna primero se debe identificar el agente microbiológico que causa la enfermedad, estudiarlo, caracterizarlo, y luego investigar los antígenos que serán útiles para una posible vacuna. Un antígeno es uno de estos “elementos importantes que llaman la atención de células del sistema inmune, las activan y estas desencadenan el inicio de la respuesta inmunitaria” a los que nos hemos referido. La definición técnica de antígeno es “cualquier sustancia que activa la respuesta inmunitaria”.
Todas las vacunas tienen como fin el exponer a nuestro cuerpo un antígeno que no causará la enfermedad, pero provocará una respuesta inmune que bloqueará o eliminará al patógeno si la persona se infecta una próxima vez. La presentación del antígeno es el hito que desencadena la respuesta inmunitaria.
Posterior a la etapa de investigación y desarrollo en el proceso por crear una nueva vacuna, se deben revisar detalles como su normativa, para luego fabricar a pequeña escala con el control de calidad correspondiente. El siguiente paso son los ensayos preclínicos en modelos animales (in vivo) para comprobar que efectivamente se produzca una reacción inmunológica y que la vacuna no sea perjudicial, para finalmente comenzar los ensayos clínicos que constan de 4 etapas consecutivas: I, II, III y IV, en las que se prueban las vacunas en humanos.
Cada etapa debe ser debidamente superada y certificada para avanzar a la siguiente, por eso el proceso total de desarrollo de una vacuna es extenso en tiempo, complejo por las múltiples instancias de control, y lineal en donde las etapas son consecutivas y siguen un orden protocolar establecido para cualquier fabricante.
"The fastest vaccine in history"
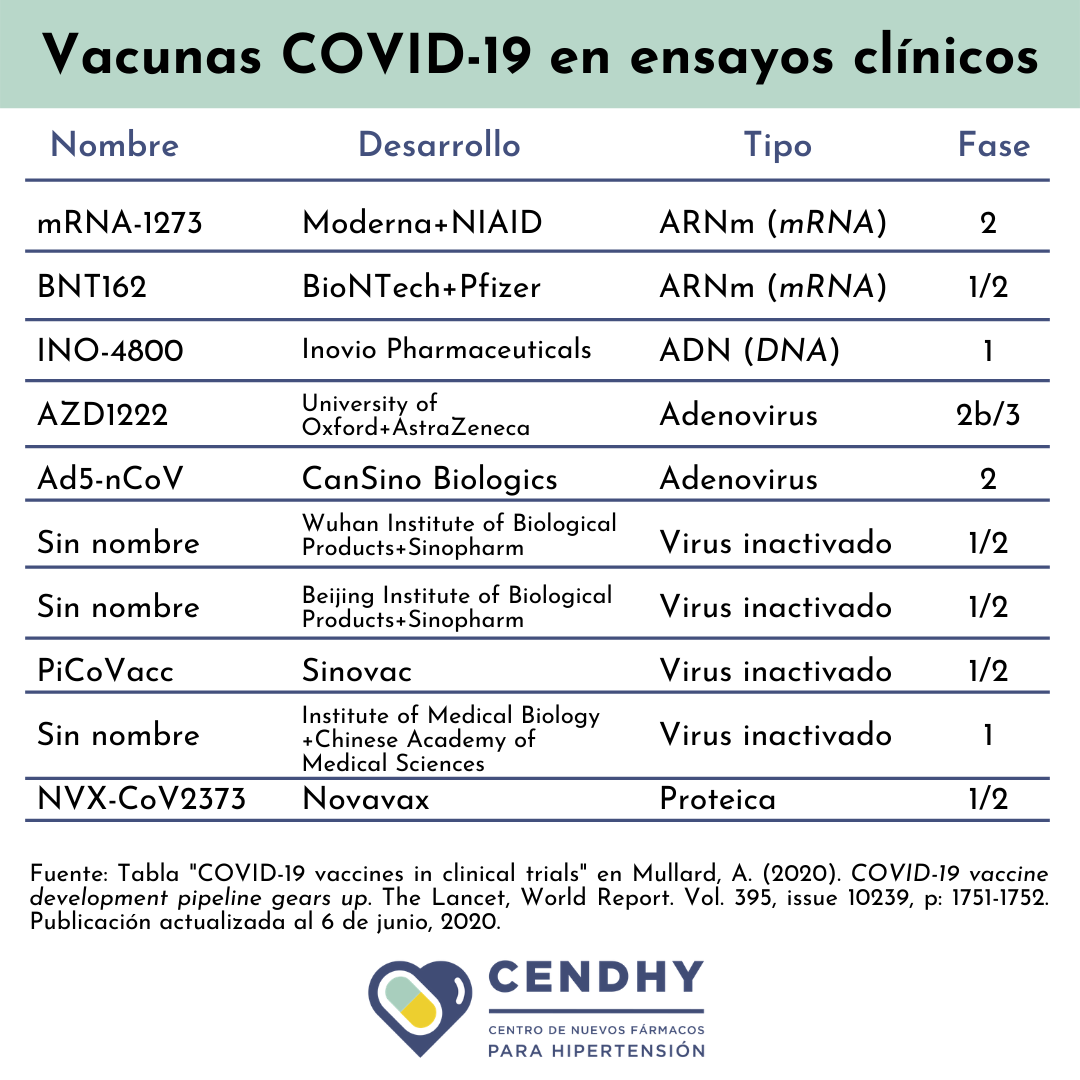
De las cerca de 100 propuestas de vacunas en desarrollo contra SARS-CoV-2 por equipos de investigación en compañías privadas, centros de investigación, universidades y laboratorios a través del mundo, los investigadores han estudiado diferentes técnicas, algunas de las cuales no se han usado en vacunas autorizadas en el pasado.
Al menos nueve grupos ya han comenzado ensayos de seguridad en humanos según los registros de la OMS, poniendo a prueba formulaciones de vacunas inyectables, mientras que otros se encuentran en las pruebas en modelos animales. Es importante destacar que las compañías “en carrera” han acelerado el proceso de desarrollo de vacunas de diferentes formas: haciendo pruebas en varios modelos animales a la vez, y en paralelo con pruebas en grupos pequeños de personas. Usualmente el proceso es comenzar en modelos animales y con esos resultados se avanza a los ensayos en humanos, para garantizar que se obtenga respuesta inmunológica cuantificable y que los efectos secundarios sean mínimos. Por esta razón los investigadores reconocen que la falta de tiempo conlleva higher risk.
However, since studies have shown that SARS-CoV-2 does not mutate as rapidly as other viruses such as influenza or HIV, there is confidence that a vaccine, once developed, can be effective and deliver protection por bastante tiempo. Dado que el desarrollo de una vacuna para COVID-19 ha tomado el camino del “desarrollo acelerado”, Dan Barouch, director de Virología e Investigación de Vacunas en el Beth Israel Deaconess Medical Center de Boston, profesor de la Escuela de Medicina de la Universidad de Harvard, y líder de uno de los laboratorios que se encuentra trabajando en una vacuna para COVID-19, señala que según las predicciones de la industria a comienzos del año 2021 se podría contar con una vacuna de emergencia o para uso compasivo.
Barouch recalls that the vaccine for Ebola, que también suscitó una emergencia, demoró 5 años en llegar a la población. Una eventual vacuna para COVID-19 se espera en el plazo de un año, por lo que el investigador concluye que "It will be the fastest vaccine development in history".
Dentro de los casos más conocidos y calificados como prometedores están las empresas Moderna Therapeutics en Cambridge, Massachusetts, e Inovio Pharmaceuticals en Pennsylvania, ambas en Estados Unidos, que se encuentran realizando ensayos preclínicos y clínicos en paralelo.
Moderna anunció el 18 de mayo que los ensayos en humanos de la fase 1 arrojaron resultados promisorios, sin embargo, es importante analizar este tipo de noticias de manera crítica. La compañía informó que la prueba consistió en inocular a solo 8 voluntarios sanos y medir su respuesta inmune a través de la producción de anticuerpos, lo que expertos en inmunología califican como insufficient para garantizar la efectividad. Con estos resultados, y en conjunto con el U.S. National Institute of Allergy and Infectious Diseases, Moderna avanzó a la fase 2 de sus ensayos.
La vacuna en desarrollo en el Reino Unido que lidera la Universidad de Oxford y la empresa AstraZeneca, encargada del licenciamiento, recibió cerca de 1.2 billones de dólares de parte del gobierno American y está siendo comprometida para septiembre de este year. Así mismo, la compañía estadounidense Novavax se encuentra realizando ensayos clínicos para la vacuna contra COVID-19 en Australia, y recibió un sustantivo aporte de 388 millones de dólares de parte de una iniciativa sin fines de lucro fundada por Bill Gates. Esta vacuna, de ser aprobada, tendría un pedacito de Chile ya que actualmente sus desarrolladores están investigando el uso de saponina, una sustancia de estructura similar al jabón que produce el árbol del Quillay, nativo de nuestro país, como componente indispensable del potenciador de la vacuna, llamado “Matrix-M”.
It is not a speed race
Si bien se necesita una solución rápida, la urgencia no puede comprometer la seguridad y la salud de las personas. Las analogías de “la carrera por la vacuna contra coronavirus” excluyen un aspecto inherente de la labor científica, que es la comprobación de una hipótesis a partir de los resultados concretos, que surgen de experimentar de manera exhaustiva, racional y justificada.
El protocolo de desarrollo acelerado asegura no comprometer la eficacia, la seguridad, ni la calidad del producto final que es una vacuna. La adaptación de los tiempos normales de desarrollo expone otro aspecto propio de la investigación científica: no es un ejercicio individual, sino que requiere la comunicación, cooperación y coordinación entre personas, instituciones y países. Sólo de esta manera ha sido posible reformular el desarrollo de una vacuna para COVID-19 y ofrecer una solución en tiempo récord.
El desarrollo de una vacuna no es una carrera de velocidad, es más bien un deporte en equipo o una pirámide humana, en que cada nivel y cada bloque son imprescindibles para construir la pirámide completa, desde la base hasta la cima.
Not all vaccines are the same
Actualmente numerosos equipos humanos coordinados y distribuidos en todo el mundo se encuentran probando al menos 8 tipos de vacunas para el nuevo coronavirus SARS-CoV-2. Dentro de los tipos de vacunas en las cuales se trabaja, estas utilizan diferentes aproximaciones para cumplir un mismo fin: en algunos casos usan el virus íntegro y en otros utilizan partes del virus para activar la respuesta inmune.
Según la prensa y en palabras de los propios investigadores, las vacunas que “llevan la delantera” en esta metáfora de la carrera de velocidad son básicamente las que están más adelantadas y han presentado resultados preliminares en sus ensayos en humanos. Entre ellas se incluyen la candidata de Moderna Therapeutics que es de tipo viral de ARN; la propuesta conjunta entre la farmacéutica Pfizer y la compañía BioNTech que también es basada en ARN; mientras que la estrategia escogida por la empresa Inovio Pharmaceuticals es basada en ADN, al igual que la Universidad de Harvard que trabaja en asociación con Janssen Pharmaceutical de la multinacional Johnson & Johnson. La última contendiente originada desde Estados Unidos es la propuesta por la compañía biotecnológica Novavax y financiada en parte por Bill Gates.
La anticipada promesa inglesa de la Universidad de Oxford y AstraZeneca sería de tipo recombinante, como lo es la vacuna para el ébola. De esta misma naturaleza es la vacuna en desarrollo en la empresa CanSino Biologics, en China. Su competencia local directa son 3 vacunas de tipo viral que emplean a SARS-CoV-2 inactivado, y se encuentran en desarrollo en el Wuhan Institute of Biological Products, el Beijing Institute of Biological Products y la farmacéutica Sinovac Biotech. Desde esta última, los líderes de la investigación aseguraron a finales de mayo que su vacuna CoronaVac tiene un 99% de posibilidades de ser exitosa luego de superar los ensayos en monos y avanzar a la segunda etapa con más de 1000 voluntarios humanos.
Según la actualización más reciente, se informa de 10 candidatas en clinical stage, en su mayoría realizando las fases 1 y 2 en paralelo.
 The need over uncertainty
The need over uncertainty
Para concluir, es importante entender que se pueden desarrollar vacunas mediante distintas técnicas, pero el fin es el mismo: lograr crear una vacuna capaz de generar inmunidad en la población para enfrentar esta pandemia. A pesar de que este proceso normalmente puede tomar más de 10 años, en este caso de urgencia para doblegar a COVID-19, se están acelerando etapas, tanto experimentales como regulatorias.
Con procesos acelerados como estos es normal que surjan dudas y desconfianza: ¿es segura?, ¿cuándo va a llegar la vacuna?, ¿necesito vacunarme si tuve la enfermedad?, ¿quién queda inmune?, ¿puedo volver a contagiarme o contagiar? Luego de una revisión de estudios sobre resfriados comunes algunos investigadores asumieron en un principio que los recuperados por la infección con SARS-CoV-2 pueden mantenerse protegidos de una reinfección por cierto período de tiempo, lo que los cataloga como “inmunes”. Respecto a estas suposiciones, Michael Diamond, inmunólogo viral de la Universidad de Washington en Missouri, Estados Unidos, establece que deben ser “respaldadas por evidencia”. Diamond también expresa que “no sabemos mucho sobre la inmunidad de este virus en particular” [14], frente a lo cual se debe tener cautela y paciencia hasta obtener certezas.
Otra de las preocupaciones más frecuentes es sobre cuánto duraría la inmunidad otorgada por la vacuna. Según Stanley Perlman, virólogo especializado en coronavirus de la Universidad de Iowa: “no se tiene buena evidencia que indique una inmunidad duradera”. Como respuesta a esta interrogante, Diamond espera que se pueda conocer más sobre la infección en estudios en animales y humanos, y que “quizás esta manera acelerada de desarrollar una vacuna no sea la más eficiente pero puede ser la más conveniente” [14].
La necesidad inmediata es prevenir más muertes y cuadros graves de la enfermedad, detener el ascenso de la curva de contagio y proteger a la población, y frente a eso la decisión consenso entre expertos desde diversas áreas científicas, especialistas médicos y autoridades de salud pública, es el actuar de manera inteligente respecto a las incertezas, optando por el desarrollo acelerado de vacunas en un contexto de colaboración interdisciplinaria.

